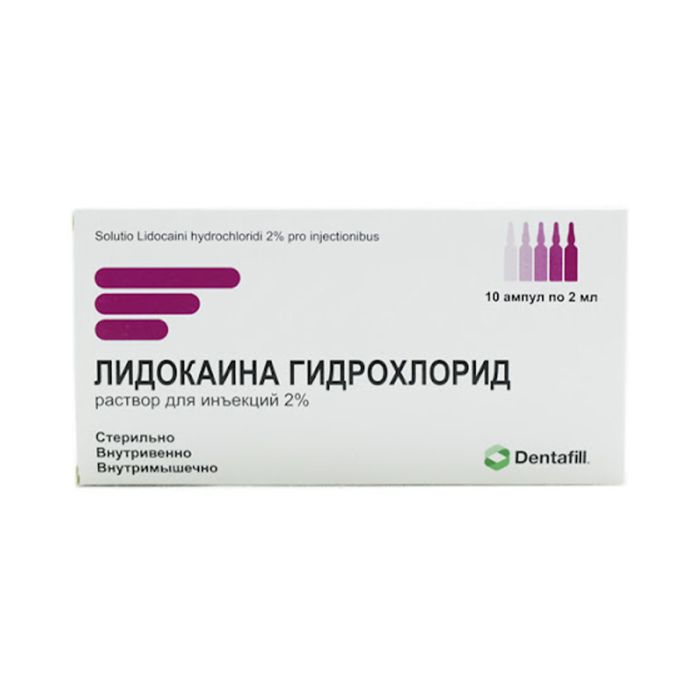
Lidocaine - ლიდოკაინი 2% 2მლ.10 ამპულა
ლიდოკაინი ჰიდროქლორიდი
LIDOCAINI HYDROCHLORIDI
პრეპარატის სავაჭრო დასახელება: ლიდოკაინი
მოქმედი ნივთიერება (საერთაშორისო არაპატენტირებული დასახელება):
ლიდოკაინი ჰიდროქლორიდი
სამკურნალო ფორმა: საინექციო ხსნარი
შემადგენლობა:
1 ლ ხსნარი შეიცავს:
აქტიური ნივთიერება:
1 % - ლიდოკაინის ჰიდროქლორიდი (გადათვლით უწყლო ნივთიერებაზე) - 10,0 გ
2 % - ლიდოკაინის ჰიდროქლორიდი (გადათვლით უწყლო ნივთიერებაზე) - 20,0 გ
დამხმარე ნივთიერებები: ნატრიუმის ქლორიდი, ნატრიუმის ჰიდროქსიდი, საინექციო წყალი 1 ლ-მდე.
აღწერა: გამჭვირვალე, უფერო ან ოდნავ მოყვითალო ფერის ხსნარი.
ფარმაკოთერაპიული ჯგუფი: ადგილობრივი საანესთეზიო საშუალება.
ფარმაკოლოგიური თვისებები
პრეპარატი წარმოადგენს ადგილობრივ საანესთეზიო საშუალებას, იგი ახდენს ნეირონების მემბრანების სტაბილიზაციას, ამცირებს მათ განვლადობას ნატრიუმის იონებისათვის, რაც აფერხებს ნერვული იმპულსების გენერაციას და გამტარიანობას. თრგუნავს არა მარტო ტკივილის იმპულსებს, არამედ სხვა მოდალობის იმპულსებსაც.
ლიდოკაინის საანესთეზიო მოქმედება 2-6 ჯერ უფრო მეტია, ვიდრე პროკაინის (მოქმედებს უფრო სწრაფად და ხანგრძლივად - 75 წუთამდე, ხოლო ეპინეფრინის დამატების შემდეგ - 2 საათზე მეტ ხანს). ადგილობრივი გამოყენებისას აფართოვებს სისხლძარღვებს, არ ახდენს ადგილობრივად გამაღიზიანებელ მოქმედებას ქსოვილებზე.
გააჩნია ანტიარითმული (Ib კლასი) თვისებები. იწვევს უჯრედული მემბრანების სტაბილიზაციას, ნატრიუმის არხების ბლოკირებას, ზრდის მემბრანების განვლადობას კალიუმის იონებისათვის. თითქმის არ ახდენს ზეგავლენას წინაგულის ელექტროფიზიოლოგიურ მდგომარეობაზე, აჩქარებს პარკუჭების რეპოლარიზაციას, თრგუნავს რეპოლარიზაციის IV ფაზას პურკინიეს ბოჭკოებში (განსაკუთრებით იშემიზირებული მიოკარდიუმის), ამცირებს მათ ავტომატიზმს და მოქმედების პოტენციალის ხანგრძლივობას, ზრდის პოტენციალების მინიმალურ სხვაობას, რომლის დროსაც კარდიომიციტები რეაგირებენ ნაადრევ სტიმულაციაზე.
თერაპიულ დოზებში აუმჯობესებს გამტარიანობას პურკინიეს ბოჭკოებში და პარკუჭების კუმშვად მიოკარდიუმთან მათი შეერთების ადგილას, და ამით ხელს უწყობს "განმეორებითი შესვლის" (re-entry) ფენომენის ფორმირების პირობების აღმოფხვრას, განსაკუთრებით გულის კუნთის იშემიური დაზიანების პირობებში, მიოკარდიუმის ინფარქტის დროს. ამოკლებს მოქმედების პოტენციალის და ეფექტური რეფრაქტერული პერიოდის ხანგრლივობას.
პრაქტიკულად არ ახდენს ზეგავლენას მიოკარდიუმის გამტარიანობაზე და კუმშვადობაზე (გამტარიანობის დათრგუნვა აღინიშნება მხოლოდ დიდი, ტოქსიკურ დოზებთან მიახლოებული დოზების დანიშვნის დროს) - P-Q, Q-T ინტერვალების ხანგრძლივობა და QRS კომპლექსის სიგანე ელექტროკარდიოგრამაზე არ იცვლება. უარყოფითი ინოტროპული ეფექტი აგრეთვე გამოხატულია უმნიშვნელოდ და ხანმოკლედ ვლინდება მხოლოდ პრეპარატის დიდი დოზებით შეყვანის დროს.
ფარმაკოკინეტიკა
პარენტერალური შეყვანის დროს აბსორბციის ხარისხი დამოკიდებულია შეყვანის ადგილზე და დოზაზე. TCmax 3-5 წუთი. კავშირი პლაზმის ცილებთან 50-80%. სწრაფად ნაწილდება (განაწილების ფაზის T1/2 - 6-9 წუთი). თავიდან მიეწოდება სისხლით კარგად მომარაგებულ ქსოვილებში (გული, ფილტვები, ტვინი, ღვიძლი, ელენთა), შემდგომში ცხიმოვან და კუნთოვან ქსოვილებში. აღწევს ჰემატოენცეფალურ ბარიერში, პლაცენტურ ბარიერში და დედის რძეში (დედის პლაზმაში კონცენტრაციიდან 40 %).
მეტაბოლიზდება ღვიძლში (90-95 %-ით) P450 ციტოქრომის მონაწილეობით, ამინოჯგუფის დეზალკილირებისა და ამიდური კავშირის დარღვევის გზით აქტიური მეტაბოლიტების წარმოქმნით (მონოეთილგლიცინქსილიდინი და გლიცინქსილიდინი), რომელთა T1/2 შეადგენ 2 საათს და 10 საათს შესაბამისად. ღვიძლის დაავადებების დროს მეტაბოლიზმის ინტენსივობა მცირდება და შეადგენს ნორმალური სიდიდის 50 %-დან 10% მდე.
ბოლუსური ინტრავენური შეყვანის შემდეგ T1/2 -1,5-2 საათი. ახალშობილებში -3 საათი. ლიდოკაინის ხანგრძლივი ინფუზიის დროს 24-48 საათის განმავლობაში T1/2 მნიშვნელოვნად იზრდება (3 საათამდე).
ღვიძლის ფუნქციის დარღვევის დროს T1/2 ორჯერ და მეტად იზრდება. მუდმივი ინფუზიის დროს (საწყისი დოზის შეყვანის გარეშე) თერაპიულად ეფექტური კონცენტრაცია (2-6 მკგ/მლ) მიიღწევა 5-9 საათის შემდეგ.
გამოიყოფა ნაღველით და თირკმელებით (10 %-მდე შეუცვლელი სახით). თირკმლის ქრონიკული უკმარისობის დროს შესაძლებელია მეტაბოლიტების კუმულაცია. შარდის მჟავიანობა ხელს უწყობს ლიდოკაინის გამოყოფის ზრდას.
გამოყენების ჩვენებები
- ადგილობრივი ინფილტრაციული ანესთეზია;
- მიოკარდიუმის ინფარქტის მწვავე ფაზასთან დაკავშირებული, გულის იშემიური დაავადების სხვა ფორმებით და ასევე სამკურნალო პრეპარატებით (საგულე გლიკოზიდებით) გამოწვეული პარკუჭების რითმის დარღვევის (პარკუჭის ექსტრასისტოლია, პარკუჭის პაროქსიზმალური ტაქიკარდია) პროფილაქტიკა და მკურნალობა.
გამოყენების წესი და დოზირება
პრეპარატი შეიყვანება ი/ვ, ი/მ.
ინფილტრაციული ანესთეზიისათვის: ინტრამუსკულარულად. გამოიყენება ლიდოკაინის ხსნარი 5 მგ/მლ (მაქსიმალური დოზა 400 მგ).
კარდიოლოგიაში გამოყენებისას შეიყვანება ი/ვ, ერთჯერადი დოზა შეადგენს 1-2 მგ/კგ სხეულის მასაზე გადაანგარიშებით და შეიძლება შეადგენდეს მაქსიმუმ 100 მგ-მდე. ეს დოზა შეიძლება შეყვანილ იქნეს განმეორებით ყოველ 3-4 წთ-ში სუმარულ დოზამდე 300 მგ.
ი/ვ წვეთოვნის სახით შეიყვანება დოზა - 20-55 მკგ/კგ/წთ, მაგრამ არაუმეტეს 2 მგ/წთ იზოტონურ ხსნარში ან რინგერის ხსნარში. ი/ვ წვეთოვან შეყვანაზე გადადიან მხოლოდ ნაკადის სახით შეყვანის შემდეგ. ი/ვ წვეთოვანი სახით შეყვანის ხანგრძლივობა შეადგენს 24-36 სთ.
რეკომენდებულია ლიდოკაინის დოზის შემცირება ხანდაზმულ პაციენტებში და ღვიძლის დაავადებების (ციროზი, ჰეპატიტი) ან 40-50%-ით დაქვეითებული ღვიძლის სისხლმიმოქცევის მქონე ავადმყოფებში (ქრონიკული გულის უკმარისობა).
ი/მ შეიყვანება დოზა 2-4 მგ/კგ სხეულის მასაზე გათვლით დუნდულო ან დელტისებრ კუნთში, ინტერვალებით 4 სთ-დან 6 სთ-მდე. ერთჯერადი დოზა არ უნდა აღემატებოდეს 200 მგ.
მიოკარდიუმის ინფარქტისას ავადმყოფის საავადმყოფოში ტრანსპორტირებამდე ლიდოკაინი შეიყვანდება ი/მ დოზით 4 მგ/კგ ერთჯერადი საპროფილაქტიკო დოზის სახით (მაქსიმუმ 200 მგ-დან 300 მგ-მდე).
გვერდითი მოქმედება
ცენტრალური ნერვული სისტემისა და გრძნობის ორგანოების მხრივ: თავბრუსხვევა, თავის ტკივილი, სისუსტე, მოუსვენრობა, ნისტაგმი, გონების დაკარგვა, ძილიანობა, მხედველობის და სმენის დარღვევები, ტრემორი, ტრიზმი, კრუნჩხვები (მათი განვითარების რისკი იზრდება ჰიპერკაპნიისა და აციდოზის ფონზე), სუნთქვის კუნთების დამბლა, სუნთქვის გაჩერება, მოტორული და სენსორული ბლოკი, რესპირატორული დამბლა (ხშირად ვითარდება სუბარაქნოიდული ანესთეზიის დროს).
გულ-სისხლძარღვთა სისტემის მხრივ: არტერიული წნევის მომატება ან დაცემა, ბრადიკარდია, არითმია, ტაქიკარდია - ვაზოკონსტრიქტორით შეყვანის დროს, პერიფერიული ვაზოდილატაცია, კოლაფსი, ტკივილი გულმკერდის არეში.
ალერგიული რეაქციები: კანზე გამონაყარი, ჭინჭრის ციება (კანზე და ლორწოვან გარსზე), კანის ქავილი, ანგიონევროზული შეშუპება, ანაფიაქსიური შოკი.
კუჭ-ნაწლავის ტრაქტის ორგანოების მხრივ: გულისრევა, ღებინება, უნებლიე დეფეკაცია.
სისხლის მხრივ: მეტჰემოგლობინემია.
ადგილობრივი რეაქციები: სპინალური ანესთეზიის დროს - ზურგის ტკივილი, ეპიდურალური ანესთეზიის დროს - შემთხვევითი მოხვედრა სუბარაქნოიდალურ სივრცეში.
სხვა: სტაბილური ანესთეზია, სუნთქვის დათრგუნვა ან გაჩერება, ჰიპოთერმია.
რომელიმე უარყოფითი გვერდითი რეაქციის გამოვლენის შემთხვევაში დაუყოვნებლივ მიმართეთ ექიმს.
თუ რომელიმე ინსტრუქციაში მითითებული გვერდითი ეფექტი გაუარესდა ან თქვენ შეამჩნიეთ ნებისმიერი სხვა გვერდითი ეფექტი, რომელიც არ არის მითითებული წინამდებარე ინსტრუქციაში, აცნობეთ ამის შესახებ ექიმს.
უკუჩვენებები
ჰიპერმგრძნობელობა (მათ შორის სხვა ამიდური ადგილობრივი საანესთეზიო საშუალებების მიმართ); სავარაუდო ინექციის ინფიცირებული ადგილები; სინუსური კვანძის სისუსტის სინდრომი; III ხარისხის ატრიოვენტრიკულური ბლოკადა (გარდა შემთხვევებისა, როდესაც შეყვანილია ზონდი პარკუჭების სტიმულაციისათვის); სინოაურიკულარული ბლოკადა; ვოლფ-პარკინსონ-უაიტის სინდრომი; კარდიოგენული შოკი; პარკუჭთაშიდა გამტარიანობის დარღვევები.
თუ თქვენ გაქვთ რომელიმე ჩამოთვლილი დაავადება, პრეპარატის მიღებამდე აუცილებლად მიმართეთ ექიმს კონსულტაციისათვის.
სიფრთხილით: II- III ხარისხის ქრონიკული გულის უკმარისობა, ღვიძლის და/ან თირკმლის მძიმე უკმარისობა, ჰიპოვოლემია, ატრიოვენტრიკულური ბლოკადა, სინუსური ბრადიკარდია, არტერიული ჰიპოტენზია, მძიმე მიასთენია, ეპილეფტიფორმული კრუნჩხვები (მათ შორის ანამნეზში), ორსულობა, ლაქტაციის პერიოდი.
თუ თქვენ გაქვთ რომელიმე ჩამოთვლილი დაავადება, პრეპარატის მიღებამდე აუცილებლად მიმართეთ ექიმს კონსულტაციისათვის.
აგრეთვე გათვალისწინებულ უნდა იქნას საერთო უკუჩვენებები ამა თუ იმ სახეობის ანესთეზიის ჩატარების მიმართ.
წამალთაშორისი ურთიერთქმედება
ვაზოკონსტრიქტორები (ეპინეფრინი, მეტოქსამინი, ფენილეფრინი) ახანგრძლივებენ ადგილობრივ ანესთეზიურ მოქმედებას.
ციმეტიდინი ამცირებს ლიდოკაინის ღვიძლის კლირენსს (მეტაბოლიზმის შემცირება მიკროსომალური დაჟანგვის ინჰიბირების შედეგად) და ზრდის ტოქსიკური ეფექტების განვითარების რისკს.
ამცირებს ანტიმიასთენიური სამკურნალო საშუალებების ეფექტს.
ადგილობრივი ანესთეტიკის ინექციის ადგილის სადეზინფექციო ხსნარებით დამუშავების დროს, რომლებიც შეიცავენ მძიმე ლითონებს, იზრდება ადგილობრივი რეაქციის განვითარების რისკი ტკივილისა და შეშუპების სახით.
გუანადრელთან, გუანეთიდინთან, მეკამილამინთან, ტრიმეტოფანთან, კამზილატთან ადგილობრივი ანესთეზიური სამკურნალო საშუალებების გამოყენების დროს სპინალური და ეპიდურალური ანესთეზიისათვის, იზრდება გამოხატული ჰიპოტენზიის და ბრადიკარდიის რისკი.
ბეტა-ადრენობლოკატორები აფერხებენ ლიდოკაინის მეტაბოლიზმს, ზრდიან მის ტოქსიკურობას (ღვიძლის სისხლმიმოქცევის სიდიდის შემცირება).
საგულე გლიკოზიდები ამცირებენ კარდიოტონურ ეფექტს.
აძლიერებს და ახანგრძლივებს მიორელაქსაციური სამკურნალო საშუალებების ეფექტს.
ლიდოკაინისა და საძილე და სედაციური სამკურნალო საშუალებების ერთდროული დანიშვნის დროს შესაძლებელია ცენტრალურ ნერვულ სისტემაზე მათი დამთრგუნველი მოქმედების გაძლიერება.
ნარკოტიკულ ანალგეტიკებთან ერთად გამოყენებისას ვითარდება ადიტიური ეფექტი, რაც გამოიყენება ეპიდურალური ანესთეზიის დროს, მაგრამ იზრდება სუნთქვის დათრგუნვა.
მონოამინოოქსიდაზას ინჰიბიტორებთან (ფურაზოლიდონი, პროკარბაზინი, სელეგილინი) ერთად გამოყენების დროს იზრდება არტერიული წნევის დაქვეითების რისკი.
ანტიკოაგულანტები (მათ შორის ნატრიუმის არდეპარინი, ნატრიუმის დალტეპარინი, ნატრიუმის დანაპაროიდი, ნატრიუმის ენაქსაპარინი, ნატრიუმის ჰეპარინი, ვარფარინი და სხვა) ზრდიან სისხლდენის განვითარების რისკს.
განსაკუთრებული მითითებები
განსაკუთრებული სიფრთხილე არის საჭირო სისხლძარღვებით გაჯერებული ორგანოების ადგილობრივი ანესთეზიის ჩატარების დროს; შეყვანის დროს უნდა არიდებულ იქნას შიდა სისხლძარღვოვანი ინექცია. ვასკულარიზირებულ ქსოვილებში შეყვანისას რეკომენდებულია ასპირაციული სინჯის ჩატარება. აუცილებელია მონოამინოოქსიდაზას (მაო) ინჰიბიტორების მოხსნა არანაკლებ 10 დღით ადრე ლიდოკაინის მეშვეობით სუბარაქნოიდული ანესთეზიის ჩატარების დაგეგმვამდე.
მკურნალობის პერიოდში აუცილებელია სიფრთხილე ავტოტრანსპორტისა და საქმიანობის პოტენციურად საშიში სახეობების მართვის დროს, რომლებიც მოითხოვენ მომატებულ ყურადღების კონცენტრაციას და ფსიქომოტორული რეაქციების სისწრაფეს.
შეინახეთ პრეპარატი ბავშვებისათვის მიუწვდომელ ადგილას. არ გამოიყენოთ ვარგისიანობის ვადის ამოწურვის შემდეგ.
ჭარბი დოზირება
სიმპტომები: ინტოქსიკაციის პირველი ნიშნები - თავბრუსხვევა, გულისრევა, ღებინება, ეიფორია, ასთენია, არტერიული წნევის დაცემა, ძილიანობა, თავის ტკივილი, პარესთეზიები, დეზორიენტაცია, მხედველობის დარღვევა, კრუნჩხვები, კომა; შემდგომ - სახის მიმიკური მუსკულატურის კრუნჩხვები ჩონჩხის მუსკულატურის ტონურ-კლონურ კრუნჩხვებში გადასვლით, ფსიქომოტორული აგზნება, ბრადიკარდია, კოლაფსი, ასისტოლია; ახალშობილებში (მშობიარობის დროს გამოყენებისას) - ბრადიკარდია, სუნთქვის ცენტრის დათრგუნვა და სუნთქვის გაჩერება.
მკურნალობა: ინტოქსიკაციის პირველი ნიშნების გამოვლენისას პრეპარატის შეყვანა უნდა შეწყდეს, პაციენტმა უნდა მიიღოს ჰორიზონტალური მდგომარეობა. ნიშნავენ ჟანგბადის ინჰალაციებს. კრუნჩხვების დროს ინტრავენურად შეყავთ დიაზეპამის 10 მგ. ბრადიკარდიის დროს - მ-ქოლინობლოკატორები (ატროპინი), ვაზოკონსტრიქტორები (ნორეპინეფრინი, ფენილეფრინი). დიალიზი არაეფექტურია.
გამოშვების ფორმა
საინექციო ხსნარი 1 % 5 მლ, 2% 2 მლ ამპულებში.
შენახვის პირობები
ინახება არა უმეტეს 25°C ტემპერატურაზე სინათლისგან დაცულ ადგილას.
შენახვის ვადა
2 წელი.
აფთიაქიდან გაცემის წესი
ფარმაცევტული პროდუქტის ჯგუფი III, გაიცემა რეცეპტის გარეშე.
მწარმოებელი
კს „Dentafill Plyus“,
უზბეკეთის რესპუბლიკა, ტაშკენტის ოლქი, ზანგიატინსკის რაიონი, ს. კარიმოვის ქ., სახლი #1, ტელ.: 218-67-45
| რაოდენობა | 10 |
|---|---|
| Is Online? | არა |







ქვემოთ მოცემული ინფორმაცია საჭიროა სოციალური ავტორიზაციისთვის
შესვლა
Create New Account